Cirugía de cataratas
¿Qué es la catarata?
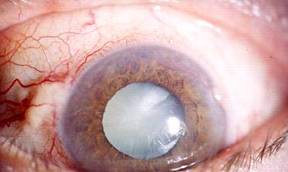
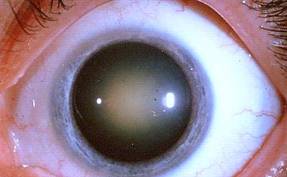
Denominamos catarata a la pérdida de transparencia del cristalino, es decir a la aparición de opacidad o turbidez en el mismo.
|
|
El cristalino es una lente natural situada en el centro del ojo por detrás del iris.
Esta lente tiene un poder dióptrico que es el que reemplazamos con la lente intraocular.
|
Su función es enfocar los objetos a medida que nos acercamos a ellos. La luz atraviesa esta lente y sus rayos son enfocados haciendo que converjan en la retina para ver nítidamente. Si aparecen opacidades la luz natural no penetra nítidamente o lo hace de forma aberrante.
¿Por qué se forma la catarata?
Existes muchas causas.
Pueden aparecer a cualquier edad de la vida, incluso en el nacimiento, cataratas congénitas.
Lo más frecuente es que asocien a los procesos de envejecimiento.
Se han implicado varias causas: entre ellas las radiaciones solares, la dieta, malformaciones genéticas.
Su incidencia es muy alta considerando que si toda la población llegase a los 100 años, el 100% tendría cataratas.
La edad de aparición es muy variable, alrededor de los 60-70 años comienzan los primeros síntomas.
¿Qué síntomas produce?
Los síntomas son: visión borrosa, a modo de niebla, se ve mal de lejos y de cerca, como si mirásemos a través de un vidrio turbio. Los colores pueden cambiar viéndose más amarillentos. No se puede leer ni ver la televisión con nitidez.
La catarata no produce dolor ni picor ni pinchazos ni sensación de presión.
¿Cuál es el mejor momento para operarse?
Antiguamente se esperaba a que la catarata estuviera “hecha o madura”.
Actualmente se considera más adecuado que la catarata no esté muy avanzada para operarla. Con las modernas técnicas de cirugía, el riesgo de complicaciones es mínimo en cataratas poco formadas mientras que aumentan en las muy hechas.
En la actualidad preferimos operar la catarata de forma precoz.
Diagnóstico
El diagnóstico de la catarata debe hacerlo un médico oftalmólogo.
Se realiza en la consulta por medio de la exploración de la visión y del globo ocular con lámpara de hendidura. Este es un equipo oftalmológico con el que magnificamos la exploración.
Como pruebas previas a la cirugía su oftalmólogo le dilatará la pupila para evaluar el fondo del ojo y la capacidad de dilatación.
¿Cómo se trata?
El único tratamiento actual de la catarata es la cirugía.
No existen tratamientos alternativos contrastados científicamente que retrasen o curen la catarata.
Las técnicas más frecuentemente usadas hoy son:
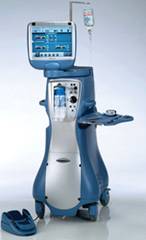
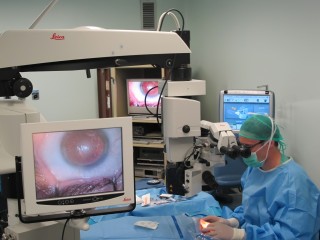
Facoemulsificación: es la técnica más moderna y la usada en el 98% de los casos. Se accede al interior del ojo por incisiones de menos de 3 mm.
|
|
| Facoemulsificador | |
Cirugía extracapsular: era el método empleado antes de la Facoemulsificación. En ella tenemos que abrir la córnea 10-12mm.Todavía se usa en los casos en que no podamos realizar la Facoemulsifación o si durante la misma aparecen complicaciones.
Cirugía intracapsular: Ya no se usa. En esta técnica teníamos que abrir 12 mm la córnea y se extraía el cristalino y su cápsula conjuntamente.
¿Se operan con láser las cataratas?
No se operan con láser.
La facoemulsificación es una tecnología que no tiene nada que ver con el láser.
Se basa en una energía ultrasónica que es la que hace vibrar la cuchilla del facoemulsificador.
Facoemulsificación Técnica
La facoemulsificación significa etimológicamente emulsión del cristalino. La frecuencia de ultrasonidos a la que vibra la pequeña cuchilla que introducimos produce un fenómeno de cavitación y emulsificación, por la que se fragmenta en diminutas partículas el cristalino, para así aspirarse mejor.
Es preciso dilatar la pupila antes de iniciar la cirugía.
Se aplican anestésicos en forma de colirio y se lava la superficie ocular con una solución de povidona yodada.
La cirugía debe hacerse siempre con microscopios especiales.
La incisión se realiza en la córnea y su tamaño es menor de 3 mm.
También se practica una pequeñísima incisión a 45º de la anterior.
Introducimos sustancias viscoelásticas que dan volumen, tensión y transparencia a los medios.
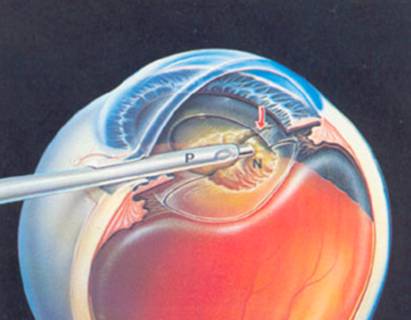
A continuación extraemos una parte del saco en el que está envuelto el cristalino: capsulorrexis.
Se libera el cristalino del saco por medio de una infusión con suero y a continuación se introduce el terminal del Facoemulsificador. Este proceso produce un pequeño ruido producido por la frecuencia (ultrasónica) a la que vibra la cuchilla encargada de fragmentar el cristalino.
|
El paciente no siente nada, a veces puede notar presión o pérdida momentánea de visión.
La cirugía se realiza con infusión continua de suero por lo que el paciente notará que se lo moja el ojo y eventualmente la cara. No debe preocuparse es normal y siempre es suero lo que va a notar.
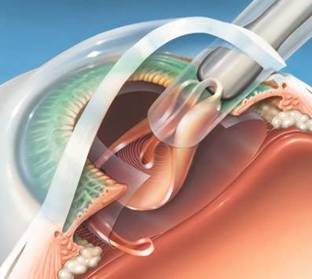
Una vez extraída al completo la catarata introducimos una lente intraocular.
Esta lente intraocular tiene una potencia dióptrica adecuada, medida previamente con el biómetro.
|
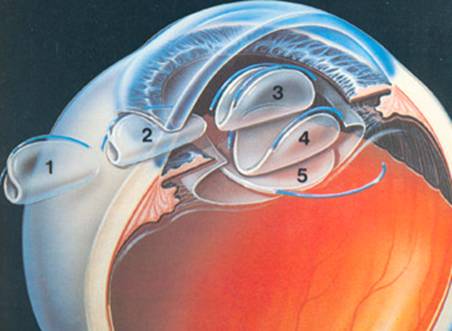
La lente se introduce plegada por la misma incisión. La alojamos en el saco capsular, lugar donde estaba el cristalino. Allí se despliegan unas “patas” o soportes para quedar fija y centrada.
|
Por último se extraen los restos de viscoelástico y se introduce un antibiótico, dando por finalizada la cirugía.
No precisan sutura habitualmente, aunque en algunas ocasiones podemos colocar un punto para asegurar el cierre hermético de la cámara anterior.
Quién es buen candidato a la Facoemulsificación
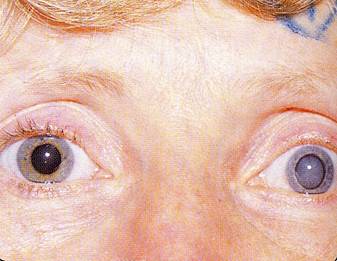
Actualmente toda catarata es susceptible de operarse con este método.
Pero existen situaciones especiales, como por ejemplo pacientes de edad muy avanzada y catarata demasiado dura y asociada a algunas enfermedades corneales, en las que sea más ventajosa emplear el método antiguo de la cirugía extracapsular.
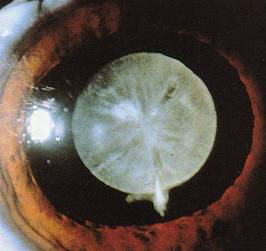
|
| Catarata blanca muy madura |
Esto es debido a que la energía liberada por el facoemulsificador, en ese tipo de catarata tan dura y hecha, podría dañar de algún modo esa córnea deteriorada.
Su oftalmólogo le informará sobre cuál es el procedimiento más adecuado en cada caso.
¿Es segura la Facoemulsificación?
La cirugía de catarata es una técnica segura. Pero como toda cirugía, está sometida a la variabilidad humana. El riesgo de complicaciones importantes es muy bajo, menor del 1%.
Complicaciones, efectos secundarios de la cirugía de catarata
Asociadas a la cirugía de catarata existen complicaciones y efectos secundarios.
Fotofobia: molestias con la luz. Es muy frecuente. Actualmente con las lentes especiales con filtros ultavioleta, su incidencia es menor.
Lagrimeo: muy frecuente y pasajero en la mayor parte de los casos.
Irritación: puede existir en los primeros días. Es pasajero.
Cambios en la refracción: al cabo de un mes de la operación el paciente deberá graduarse. En la mayor parte de los casos sólo necesitará gafas para cerca. En aquellos pacientes a los que se les ha introducido lentes bifocales puede que no las necesiten, al quedar corregidos con dicha lente.
Pérdida de la visión cercana: En el momento en que se opere de catarata, la acomodación, es decir la capacidad de enfocar objetos cercanos, desaparece. Esta capacidad se va perdiendo de forma natural a partir de los 40 años (presbicia), por lo que en pacientes mayores operados de cataratas su merma no es significativa, corrigiéndose posteriormente con gafas para cerca (si se ha introducido lentes monofocales).
Edema corneal: es frecuente en los primeros días. Muy poco probable que persista en el tiempo. Se trata con pomadas y colirios.
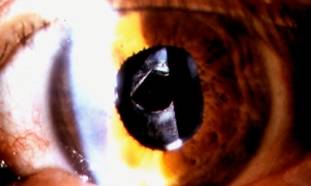
Opacidad capsular posterior: afecta aproximadamente a un 20% de los operados. Consiste en la opacidad de la cápsula que envuelve al cristalino. Lugar donde va alojada la lente intraocular.
Su tratamiento consiste en romper esa cápsula en el centro mediante el uso de un haz de láser YAG. Este procedimiento se realiza a los 6 meses posteriores a la cirugía. Es muy sencillo y practica en la consulta de forma ambulatoria, previa instilación de un colirio de anestesia. Dura 3-5 minutos. La recuperación de la visión es instantánea.

|
|
|
|
Otras complicaciones más graves y muy infrecuentes son:
Rotura capsular con caída al fondo del ojo de restos del cristalino: en estos casos es preciso someterse a una nueva cirugía para rescatar esos restos.
Imposibilidad de colocar la lente en el saco: por diversas causas, como la rotura capsular, en ocasiones es imposible alojar la lente en el lugar previsto y se ha de desplazar su colocación bien encima del saco o por delante del iris.
Infecciones: endoftalmitis. Es la complicación más grave porque potencialmente puede hacer perder la visión al paciente. Su riesgo, con la tecnología actual y uso de antibióticos, es muy bajo, menor del 0.02%.
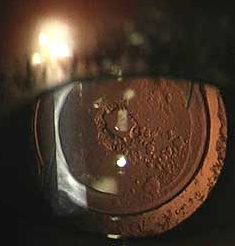
¿Qué lente me van a poner? Tipos de lentes actuales
Lentes monofocales: las lentes monofocales corrigen la visión para distancias lejanas, por tanto el paciente tiene que usar gafas para distancias cortas e intermedias. Existen lentes monofocales que incorporan el astigmatismo del paciente pero aún así deberá seguir usando gafas para distancia cortas.
| Sin astigmatismo |

|
| Con astigmatismo |

|
Lentes bifocales: son lentes que intentan corregir dos distancias a la vez: lejos y cerca o lejos y distancias intermedias.

|
Enfoque lejos y distancia intermedia: enfocan aproximadamente unos 60cm y la distancia lejana.

|
Enfoque lejos y distancia cercana: enfocan distancias como la lectura o coser y distancias lejanas.

|
Las lentes bifocales tienen indudablemente grandes ventajas pero también y debido a su diseño pueden tener inconvenientes:
Estas lentes bifocales no corrigen el astigmatismo por lo que si el paciente quiere tratarse esta afección, deberá hacerse con Láser pasados unos meses, o durante la cirugía mediante el uso de incisiones
Pérdida de contraste en ambientes escasos de luz.
Visión de halos nocturnos que suelen ser pasajeros.
Su oftalmólogo le ayudará a elegir la mejor lente que solucione mejor su problema con el menor número de complicaciones.
¿Es dolorosa la cirugía? ¿Qué tipo de anestesia se usa?
La cirugía de catarata no es dolorosa. De cualquier forma siempre hay un anestesista en el quirófano que puede sedar al paciente para calmar su ansiedad.
Anestesia Tópica: es la más frecuentemente empleada. Se aplica con colirios unos minutos antes de la cirugía.
Anestesia Retrobulbar: Este tipo de anestesia la usamos ocasionalmente en casos complicados como ojos hundidos o pacientes poco colaboradores. Se practica mediante la inyección del anestésico detrás del globo ocular.
Anestesia General: La utilizamos en niños y en pacientes en absoluto colaboradores.
¿Por qué no me operan los dos ojos a la vez?
A pesar de que el riesgo de infección es muy bajo, siempre hay que tenerlo presente. Para evitar una posible infección bilateral, es práctica generalizada operar primero un ojo y esperar una semana como mínimo para hacerlo en el otro ojo.
¿Cuánto tiempo se tarda en hacer la cirugía?
El tiempo quirúrgico es muy corto, entre 10-20 minutos.
Preparación a la cirugía. ¿Qué pruebas necesito?
Se suele realizar un electrocardiograma, y una analítica básica con tiempos de coagulación, si la anestesia es tópica.
El día de la cirugía el paciente debe tomar su medicación habitual, ducharse, no maquillarse e ir en ayunas de 6horas. No llevará objetos metálicos ni de valor.
El paciente firmará un Consentimiento Informado.
Una prueba imprescindible es la Biometría.
Biometría
Se realiza previamente en la consulta. El objetivo es calcular mediante una ecografía, el tamaño del ojo y calcular con unas fórmulas matemáticas diseñadas a tal efecto, el poder dióptrico de la lente intraocular que tenemos que implantar.
Se practica con colirio anestésico, ya que tenemos que contactar con la sonda la córnea.

|
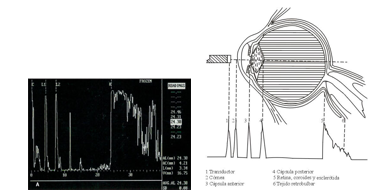
|
¿Qué tengo que hacer durante la cirugía?
Durante la cirugía el paciente estará quieto, no debe hablar ni toser. Mantendrá los dos ojos abiertos y mirará a la luz que viene del microscopio.
Puede notar deslumbramiento, sensación de presión, escozor, humedad y pérdida momentánea de visión. Esto es normal.
Cuidados postcirugía
Realizará un tratamiento Cuidados postcirugía. Consiste en la aplicación de colirios de antibiótico en intervalos y pauta descendente durante un mes.
Los primeros días evitará esfuerzos pesados y ejercicios, pero si puede ver la televisión y leer.
No podrá teñirse el pelo hasta pasado un mes.
Si puede ducharse a partir de las 24horas.
¿Necesito baja laboral? ¿Cuando puedo trabajar?
Dependiendo del tipo de trabajo y entorno más o menos sucio podrá incorporarse en una semana.
Tiene derecho a una baja laboral por ese periodo si no hay complicaciones.
¿Qué se puede esperar de la cirugía? Resultados
La actual cirugía de la catarata tiene un altísimo porcentaje de éxito y satisfacción para el paciente.
Se restaura su visión previa a la instauración de la catarata, e incluso se puede mejorar en aquellos aspectos refractivos como el astigmatismo, miopía o hipermetropía.
No mejora aquellas visiones deterioradas por otras enfermedades como glaucoma, degeneración macular, desprendimiento de retina etc. Pero incluso en estas graves enfermedades, la cirugía de catarata puede ofrecer un beneficio al permitir que la luz pase libremente.









